درمان دیابت
درمان دیابتدرمان دیابت
درمان دیابتدرمان زخم پای دیابتی
درمان زخم پای دیابتی
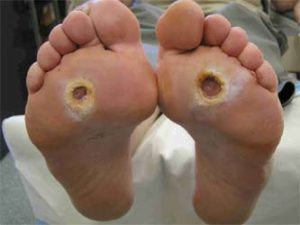
زخم پا یکی از عوارض شایع در بیماران دیابتی می باشد که دیابت آن ها کنترل نشده است. که در نتیجه انقباض بافت پوست و آشکار شدن لایه های زیرین آن، تشکیل می شود. شایع ترین حالت زخم دیابتی، زخم شدن قسمت پایینی انگشت شست پا، نوک انگشت شست، لبه خارجی پا، زیر انگشت وسط و همچنین زیر پنجه پا است. زخم دیابت می تواند بر روی استخوان نیز تاثیر بگذارد.
همه افراد مبتلا به دیابت ممکن است زخم پا را تجربه کنند. اما مراقب صحیح از زخم پا می تواند سبب بهبود زخم و پیشگیری دوباره از تشکیل زخم شود.
نحوه درمان زخم پای دیابتی، بسته به علت و شدت آن می تواند متفاوت باشد. لازم است بدانید که به هنگام مشاهده زخم در پای خود و یا مشاهده علائم اولیه از زخم، باید فورا به پزشک معالج مراجعه کنید. زیرا با مراجعه دیر هنگام به پزشک، زخم های آلوده و زخم های عمیق در پای دیابتی می تواند منجر به قطع عضو شود.
تشخیص و علائم زخم پای دیابتی
زخم شدن پا در افراد دیابتی می تواند علائم متفاوتی داشته باشد، از اصلی ترین علائم اولیه زخم پا در افراد دیابتی می توان به درناژ یا زهکشی اشاره کرد. زهکشی با نشت در پای شما می تواند جوراب یا کفش های شما را آلوده کند. تورم غیرمعمول، قرمزی، تحریک و بوی نامطبوع از پا می تواند از دیگر علائم اولیه زخم شدن پا در افراد دیابتی باشد.
از دیگر نشانه و علائم قابل ملاحظه ای که می توان به آن اشاره کرد ایجاد اسکار ( بافت سیاه ) در اطراف زخم پا است. علل ایجاد اسکار به خاطر عدم وجود جریان خون کافی در اطراف ناحیه زخم شده می باشد. گانگرین ( سیاه مردگی یا بافت مردگی ) جزئی یا کامل، که در پی عفونت رخ می دهد، می تواند در اطراف زخم پای افراد دیابتی رخ دهد. در چنین حالاتی فرد ممکن است دچار بی حسی در ناحیه زخم شده، شود.
بهتر است بدانید که این نشانه ها و علائم برای زخم پا، همیشه آشکار نیستند. حتی ممکن است گاهی اوقات تا زمان عفونت زخم، هیچ علائمی را مشاهده نکنید. اگر که متوجه هر گونه تغییر رنگی در قسمتی از پوست پای خود شوید، به ویژه سیاه شدن بخشی از بافت پا، و یا احساس درد در منطقه ای از پای خود که تغییر رنگ داده است داشته باشید، لازم است فورا به پزشک معالج خود مراجعه کنید.
منبع

درمان زخم حاد
درمان زخم حاد
آسیب هایی که به طور ناگهانی بر پوست وارد می شوند را، زخم حاد گویند. این در حالی است که زخم مزمن در طول زمان و به مرور، ایجاد می شوند. زخم حاد می تواند در هر جایی از بدن اتفاق بیفتد و از خراش های سطحی تا زخم های عمیق و آسیب به عروق خونی، اعصاب، ماهیچه ها و یا آسیب به سایر قسمت های بدن متفاوت باشد. مدت زمان روند بهبود زخم های حاد قابل پیش بینی بوده و در زمان مورد انتظار بهبود می یابد. ( شما می توانید برای اطلاعات بیشتر از درمان و انواع زخم به دو مقاله مربوط: درمان زخم و درمان زخم مزمن مراجعه کنید.)
اقداماتی که ممکن است موجب زخم حاد شود
بسیاری از اقدامات ممکن است موجب بروز زخم حاد شود؛ از جمله:
- برش پوست در پی تماس یا مالش با سطوح خشن ( ساییدگی )
- اشیایی که دارای لبه های تیز یا تیغه هستند، مانند چاقو ( بریدگی )
- اشیاء نوک تیز مانند ناخن ها ( پارگی )
- ضربات سخت توسط هر جسم که ممکن است سبب خورد شدن بافت ها شود ( کوفتگی )
انواع زخم حاد
زخم های حاد و ناگهانی به دو دسته تقسیم می شوند:
زخم جراحی
زخم های جراحی زخم هایی هستند که توسط یک متخصص و جراح، به طور هدفمند برای انجام عمل جراحی، برش داده می شود. پس از اتمام عمل جراحی، این نوع از زخم ها با بخیه یا چسب، بسته می شوند. روند بهبود زخم های جراحی بر اساس پتانسیل آن ها به عفونت، طبقه بندی می شود.
زخم تمیز: این نوع از زخم ها در یک اتاق عمل یا در یک محیط کاملا استریل ایجاد شده اند.
زخم آلوده: زخم آلوده، زخم جراحی است که احتمالا با باکتری آلوده شده است اما هنوز عفونت نکرده است.
زخم عفونی: زخم کثیف یا زخم باکتریایی به زخمی گفته میشود که علاوه بر آلوده شدن به باکتری، دچار عغونت شدید نیز شده باشد.
زخم های جراحی
زخم ناشی از سانحه ( تروما )
زخم های تروماتیک یا زخم های ناشی از سانحه، در پی نیرویی از طبیعت با شی خارجی ایجاد می شود که سبب آسیب به پوست و بافت ها می شود. این زخم ها بسته به نوع و شدت زخم، به چهار دسته کلی تقسیم می شوند:
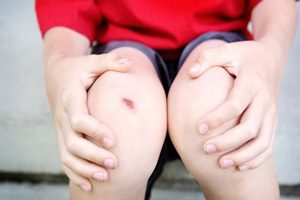
ساییدگی
ساییدگی به معنای خراش شدید سطحی که ممکن است پوست را از بین ببرد و سبب آسیب و پاره شدن بافت شود. مانند سایش زانو بر روی آسفالت.
ایجاد حفره
زمانی رخ می دهد که یک شی نوک تیز به داخل بافت نفوذ کند. گاهی اوقات باعث آسیب عمیق به چند لایه می شود.
پارگی
یک جسم تیز ضربه ای به بافت میزند که منجر به پاره شدن پوست می شود.
بریدگی
یک برش مستقیم بر روی پوست توسط یک تیغ تیز ماند بریدن انگشت با یک چاقو

منبع سایت